继了解腹盆腔钝性创伤中大血管损伤的临床表现和损伤机制后(点击查看),我们来看看血管损伤的 CT 扫描方案及技术。
CT 扫描方案
使用机器为 64 排多层 CT,重建采用 1.25 和 3.75 mm 层厚。无论采集期次数,仅注射一次对比剂。对比剂采用 100 mL 碘对比剂(350~370 mg/mL),18 或 20 号套管,注射速率为 4~5 mL/sec。采用双注射器,注药前先注射 30 mL 生理盐水冲管。
采用节段性扫描(而非全身不间断扫描),预先设置好 10 种钝性伤扫描方案,每个扫描方案有不同的数目、命令和扫描时间。扫描方案的选择基于患者的病史、损伤机制和血流动力学情况。
而且,在急诊室内,多发伤的患者会常规接受床旁 X 线检查,包括胸、盆腔和四肢。创伤团队包括创伤外科、急诊内科,他们会基于临床病史、检查结果和平片结果来选择合适的 CT 方案。
实际工作中,在急诊室内患者通常无法提供准确的病史。为了确保选择合适的检查方案,作者所在团队研究了一种逼近算法,根据一些变量,如有无上肢、下肢和 / 或盆腔骨折,来从 10 种钝性创伤扫描方案中选择。
钝性腹盆部外伤的 CT 扫描技术
下面介绍三种腹盆腔钝性创伤的 CT 扫描方案,重点放在血管损伤上。节段性扫描可以减少扫描剂量。较小的单纯腹部创伤扫描范围从膈顶到大粗隆,造影剂团注后 70 秒后进行门脉期扫描。
如果临床怀疑多发性损伤,则需要更大范围的扫描方案。对比剂注射后 30 秒可获得胸部和上肢的动脉造影,然后延迟 70 秒后获得腹盆腔的门静脉期。胸部动脉造影从胸廓入口到上腹部,包括肝脏、脾脏和腹主动脉上段肠系膜上动脉水平,然后进行上腹部大血管的损伤评估以及肝脏、脾脏动脉损伤的评估。门脉期扫描范围包括膈顶到大粗隆,可对实质性脏器进行损伤评估。
举一个多发创伤伴盆腔钝性损伤的患者为例来对如何制定下一步节段性扫描进行说明。前文说到,所有创伤患者在急诊室内都会接受床旁盆腔和四肢的 X 线检查,如果发现盆腔骨折,或者临床怀疑有盆腔内血管损伤,则需进行盆腔动脉造影,造影剂团注后 23 秒延迟扫描。如果有下肢的复杂性骨折,则可选择性的包括下肢区域。对于钝性盆腔创伤者,盆腔 CT 血管造影和门静脉期显像可以使影像科医生对动脉或静脉出血进行鉴别。准确诊断盆腔动脉损伤情况对于血管内介入治疗非常重要。
-
延迟期图像采集
所有图像采集后经影像科医生判断是否需要延迟扫描。延迟约 5~7 分钟。影像科医生对前期的 CT 图像分析后,认为有胸、腹或者盆腔内急性创伤性损伤时,才进行延迟扫描。
该延迟扫描常规采用低剂量扫描,因为其主要目的是定性和确认潜在的损伤,而不是发现病变。值得注意的是低血压患者伴动脉损伤时,在最初的 30 秒胸和上腹部延迟扫描时并不明显,这是因为低血压会导致动脉血管内造影剂的延迟充盈。这种情况下,延迟扫描可以显示动脉的造影剂外渗(图 3)。因此,通常会对低血压的患者进行延迟扫描,以更准确的评价血管情况。
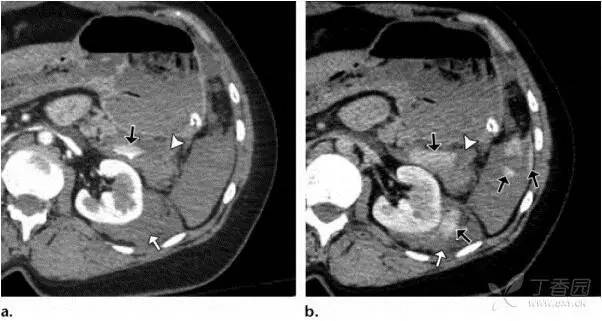
图 3 示 46 岁女性,交通事故伤,就诊时低血压,动脉出血。(a)70 秒延迟后横断 CT 示,延迟性皮髓质期,提示有低血压导致的造影剂排空延迟。脾肾间隙内怀疑有血肿内(短箭头)的活动性出血(黑色箭头)。肾周也可见积血(白色箭头)。(b)延迟期 CT 示脾肾间隙血肿内活动性出血(短箭头),体积增大,密度降低(最上方黑色箭头)。以及脾脏内见局灶性造影剂渗出(右侧黑色箭头),之前并没有出现。左侧肾周血肿(白色箭头)内也有造影剂渗出(下方黑色箭头)。血管造影证实脾动脉分支活动性出血,接受栓塞治疗
在缺少病史的情况下,医学影像学表现可帮助我们判断患者有无低血压。延迟扫描时,双肾内没有造影剂充盈(双侧持续性肾图)则提示有低血压相关性肾动脉内造影剂低通过表现(图 3b)。其他一些低血压表现包括下腔静脉的扁平化、肾上腺的明显强化、弥漫性肠壁黏膜和黏膜下层增厚和强化(肠休克)、以及脾脏和肝脏的异常低强化(图4)。
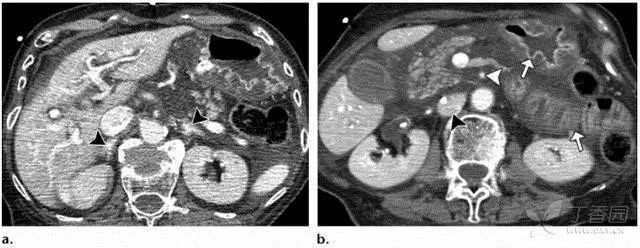
图 4 为 83 岁女性,从楼梯摔下,低血压休克。(a)横断 CT 示肾上腺明显强化(短箭头)。(b,c)横断和冠状强化 CT 示系膜血管收缩,肠系膜上动脉变窄(图 b 中白色箭头)。图中显示了低灌注导致的休克性结肠的影像学特点:弥漫性肠壁粘膜强化(箭头)和粘膜下水肿(c 图中短箭头)
2. 连续扫描
对于多发性创伤的患者,通常有两种扫描方式,一种为节段性扫描,另一种为连续性扫描。
连续性扫描是指动脉期整个身体的连续性扫描,扫描范围从基底动脉环到耻骨联合,当怀疑有下肢骨折时,扫描可包括下肢区域。之后,进行门静脉期扫描,从膈顶到髂棘。当前期的图像中发现有急性损伤时,可选择性的进行延迟扫描。这种扫描的优势是在动脉期对动脉损伤的诊断准确,并可以及时的进行血管内介入治疗。
考虑到诊断准确性和放射剂量,对于哪种扫描方式才是多发性创伤性损伤的最佳扫描方式目前仍有争议,两种方案都有各自优点,且最终诊断结果应该是相似的。
3.多层面重建和 3D 后处理
使用直接多平面功能来自动生成冠状和矢状的重建图像,重建层厚为 2.5 mm,无重叠。可以使用后处理软件来进行其他层面的显示。曲面重建和最大密度投影(MIP)也有助于诊断。
这些重建方法的使用不受限制,但是在血管轮廓异常时,如动脉阻塞、局部狭窄或者痉挛、假性动脉瘤形成时特别有用(图 5)。多层面重建(MPR)和 3D 重建可用来鉴别细微损伤,以及从血管长轴层面来评价血管情况。单纯使用 MPR 可导致漏诊,因此诊断时需要结合原始横断图像。
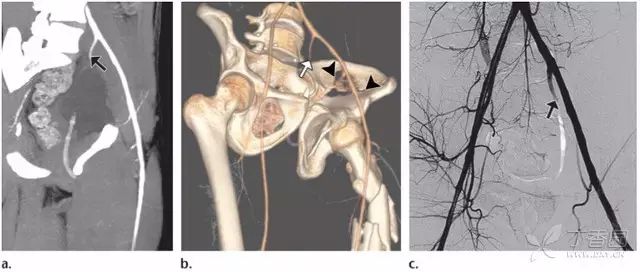
图 5 示 21 岁男性,车祸后,动脉闭塞。(a)左后斜面 MIP CT 血管造影示左侧髂内动脉闭塞处(箭头)。(b)3D 重建示左侧髂内动脉闭塞(箭头)和左侧股骨远端和左侧髂嵴骨折(短箭头)。(c)DSA 证实了左侧髂内动脉闭塞的诊断(箭头) |
