作者:王亚男,江林,史军华,刘衡,张体江,遵义医学院附属医院影像科;柏永华,遵义医学院附属医院病理科
脂膜炎(panniculitis)定义多样,大多指皮下脂肪组织的无菌性炎症为主要改变的自身免疫性疾病,是一动态的炎性进程,由中性粒细胞至淋巴细胞至组织细胞炎症,最后纤维化。组织细胞浸润期脂膜炎也可呈肉芽肿性,临床少见。我院2012年5月收集1例CT检查患者,结合临床相关报道对该病进行文献复习及误诊分析,现报道如下。
1 病例介绍
患儿,女,9月,无明显诱因发现右前胸壁包块20 d,逐渐增大。否认系统性疾病及药物过敏史,无遗传病、传染病及恶性肿瘤病史。发病前病变部位无昆虫叮咬、注射药物及外伤史。体查:右胸壁触及较大包块,大小约7 cm×6 cm×5 cm,高出皮肤,局部皮肤表面见静脉曲张,质地较硬,边界较清,活动欠佳,轻触痛,无发热、红肿及波动感。双侧腋窝扪及肿大淋巴结。
实验室检查:WBC:20.67×109/L,中性粒细胞绝对值:9.3×109/L,嗜酸性粒细胞绝对值:1.1×109/L。
超声:右胸壁探及58mm×41mm液性暗区,内见细小光点,边缘不光滑(见图1)。
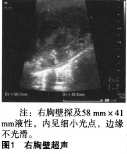
诊断:右胸壁液性包块。
术中所见:右侧胸壁见大小约7 cm×6 cm×6 cm类圆形包块,呈囊实性,内部可见大量脓性液体流出,包块周围水肿明显,位于皮下与深部第2~5肋骨之间,第3肋骨见约1 cm×1 cm骨质破坏。
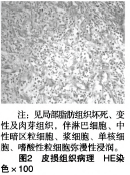
包块血运丰富,皮下见较多供养血管,肿块基底部与第2~5肋骨相连。术后病理检查,石蜡结合冰冻切片示:大部分为脂肪组织伴大量急慢性炎性细胞(主要为淋巴细胞、浆细胞、单核细胞、中性粒细胞,嗜酸性粒细胞)浸润,局部见脂肪坏死、变性性及肉芽组织。诊断:符合脂膜炎改变(见图2)。
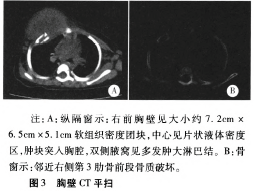
CT平扫:右前胸壁见大小约7.2 cm×6.5 cm×5.1 cm团块影,中央见片状液体密度区,邻近右侧肋骨前段骨质破坏(见图3),双肺未见异常。双侧腋窝见多发肿大淋巴结,最大者短径约12mm。诊断:①结核;②恶性肿瘤。
2讨论
2.1 临床、病理
脂膜炎是一种临床少见疾病,病因较为复杂,发病机制不清,可能与免疫缺陷、脂肪代谢异常、感染、外伤等因素有关,一些系统性疾病如红斑狼疮、结节病等也可引起脂膜炎。全身脂肪组织均可发病,以30~50岁女性多见,婴幼儿少见。临床表现多样,缺乏特异性,报道不一,最常见的临床表现为皮下结节,红斑和发热,伴关节痛、皮肤破溃、乏力、肌肉酸痛等,脂膜炎可发生在身体任何部位,以双下肢及臀部多见。
本例患儿临床表现及部位均不典型。病变位于胸壁,且肿块较大,实属罕见。根据累及脂肪部位的不同,临床上将脂膜炎分为皮肤型(仅累及皮下脂肪组织)和系统型(伴内脏受累如肝脏、肺、心脏、肠道等)。病理组织学可分为:间隔性、小叶性、混合性及脂膜炎伴血管炎等类型。
本例仅累及右前胸壁皮下脂肪组织,属于皮肤型脂膜炎,病理切片示病变内见脂肪坏死、变性,并见大量的急、慢性炎性细胞浸润,主要为淋巴细胞、中性粒细胞、浆细胞、单核细胞、嗜酸性粒细胞。
术中见病变中央有脓性液体流出,作者分析这与伴有感染或脂肪组织液化坏死有关。局部肋骨伴有骨质破坏,作者认为是包块对肋骨的局部浸润所致。脂膜炎预后较好,目前治疗主要是抗感染加糖皮质激素治疗,对皮肤型患者治疗大部分有效。
本例由于包块较大,患儿年龄小,采用手术切除后抗炎治疗,经近期随访患儿未见复发,预后良好。
2.2 影像误诊原因分析
我们认为下述几点致本例CT误诊:①患儿年龄小,发病前无明显诱因;包块较大,临床表现不典型;②CT平扫胸壁皮下脂肪组织及邻近肌肉均受累,局部肋骨伴有骨质破坏,与结核表现极其相似;由于考虑到患儿年龄小,减少辐射,未行增强扫描;③本病少见,影像表现无特异性。
影像学检查诊断脂膜炎无特异性,临床患者很少做影像学检查。但笔者认为CT可发现病变范围、周围结构有无侵犯,如本例患儿通过CT可了解包块累及的范围,见中央伴有液化坏死,局部肋骨伴有骨质破坏,对临床外科手术定位及指导活检有:重要价值。李芬宇等,过依等总结结节性脂膜炎在肺部的影像学检查发现有异常(间质性病变等)。
本例患儿双肺未见异常。因此,作者建议对皮肤型脂膜炎患者应常规进行胸部影像学检查,以免漏诊。总之,脂膜炎最后确诊需病理检查,影像学病例报道甚少,作者报道此病例目的是为了提高影像医师对本病的进一步认识和了解。其影像学表现虽无特异性,但我们认为临床怀疑有脂膜炎的患者影像学检查具有以下价值:CT、MRI可以发现病变范围、周围有无侵犯;可排除其他脏器有无病变,如肝脏、肺部等;避免漏诊。
来源:遵义医学院学报2013年10月第36卷第5期
|
